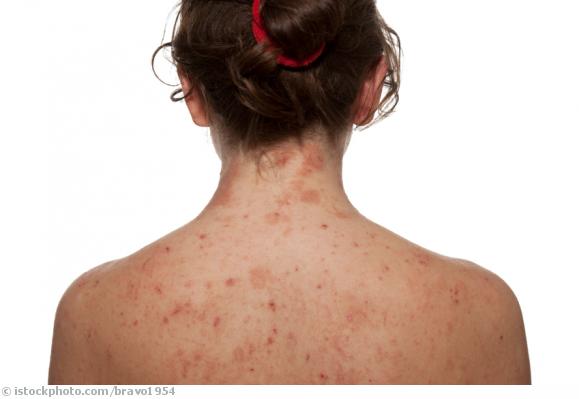
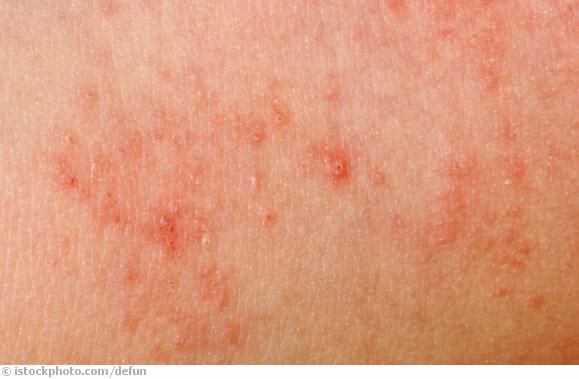
Was ist Dermatitis
 Entzündungen
Entzündungen der Haut werden unter dem Begriff Dermatitis zusammengefasst. Ein häufig gebrauchtes Synonym für die Dermatitis ist
Ekzem. Jedoch fallen unter ekzematöse
Hautveränderungen nur ein Teil der Hautreaktionen, für die Dermatitis der Überbegriff ist. Viele Arten der Dermatitis lassen sich schon aufgrund ihres Aussehens und ihrer Lage zweifelsfrei diagnostizieren. Parasitäre oder bakterielle Einflüsse lassen sich mit speziellen Bluttests nachweisen.
Unsere Haut
Unsere Haut ist mehr als eine bloße Hülle. Sie ist unser größtes Sinnesorgan, unser Kontakt zur Außenwelt. Sie schützt uns vor schädigenden Einflüssen, reguliert unseren Feuchtigkeits- und Wärmehaushalt und macht mit satten 15-20 Kilogramm einen Großteil unseres Körpergewichts aus! Um ihren vielfältigen Aufgaben gerecht zu werden, muss sich unsere Haut ständig erneuern. Jeden Tag verlieren wir bis zu 20 Gramm abgestorbene Hautschuppen, die durch neue Hautzellen ersetzt werden.
Das, was wir von außen von unserer Haut sehen, ist zum einen die unbehaarte Haut an Handflächen und Fußsohle. Diese bezeichnet man als Leistenhaut. Alle andere Haut am Körper heißt Felderhaut.
Sowohl Leistenhaut als auch Felderhaut bestehen von außen nach innen aus Oberhaut (Epidermis), Lederhaut (Dermis) und Unterhaut (Subkutis). Die Epidermis teilt sich ebenfalls in verschiedene Schichten. Die äußere Hautschicht ist die Verbindung nach außen. Darunter liegt als Schutzpanzer der Haut die Hornschicht aus abgestorbenen Epithelzellen, es folgt eine Zwischenschicht, die eine wichtige Rolle bei der Immunabwehr spielt und die unterste Schicht der Epidermis ist eine lebende Keimschicht. In dieser finden in den sogenannten Basalzellen lebenslang Zellteilungen statt, die Haut erneuert sich dadurch ständig. Zwischen den Basalzellen liegen verstreut die Melanozyten, welche ein Hautpigment produzieren, welches sie an die Epithelzellen abgeben und das unserer Haut ihre Farbe gibt und sie vor UV-Licht schützt.
Die gefäß- und nervenreiche Lederhaut besteht aus einer stark gefalteten Papillenschicht und einer kollagenfaserreichen Geflechtschicht. Diese elastischen Faserbündel garantieren durch ihre Ausrichtung in verschiedene Richtungen sowohl Stabilität als auch Verschiebbarkeit. Die kollagenfaserreiche Geflechtschicht ist für die eigentliche Festigkeit unserer Haut zuständig. Die Fasern sind nicht reparabel, sie können sich auch nicht neu bilden. Daher verliert die Haut im Alter an Elastizität.
Die Unterhaut ist eine Verschiebeschicht zwischen der eigentlichen Haut und der darunterliegenden Muskulatur. Die Unterhaut besteht aus lockerem Bindegewebe, darin sind zahlreiche Fettläppchen eingeschlossen. Unser Körper kann hier bis zu 20 Kilogramm Fett speichern! Wie dick die Unterhaut ausgeprägt ist, hängt von Geschlecht, Alter, Körperregion, hormonellen Faktoren und der Ernährung ab. Die Unterhaut dient aber nicht nur als Fettspeicher. Sie isoliert das Körperinnere auch gegen Hitze und Kälte und beherbergt die großen Gefäße und die Sinnesrezeptoren.
Arten der Dermatitis
Dermatitis ist ein Überbegriff für zahlreiche ekzemartige Hautveränderungen, bei denen die Entzündung in der Felderhaut sitzt.
Grob kann man der Dermatitis die folgenden Krankheitsbilder zuordnen:
- Atopien: Hierzu gehört die Atopische Dermatitis, besser bekannt als Neurodermitis. Eine Atopische Dermatitis oder Neurodermitis ist eine chronische, nicht ansteckende Hauterkrankung, die sich durch starken Juckreiz und entzündliche, schuppende Ekzeme bemerkbar macht.
- Allergische Erkrankungen: Darunter werden die Dermatitis ammoniacalis (Windeldermatitis) und die Seborrhoische Dermatitis eingeordnet. Bei der Windeldermatitis (Dermatitis ammoniacalis) entzündet sich die Haut um den Babypopo durch den ständigen Kontakt mit Urin und Stuhl. Es bilden sich Rötungen und Bläschen, die Haut ist geschwollen und nässt. Das alles kann sich vom Gesäß in Richtung Genitalien, Unterbauch und Oberschenkelinnenseiten ausbreiten. Durch das feuchtwarme Klima heilt die Windeldermatitis nur schlecht ab, bakterielle Infektionen oder Pilzinfektionen können sich so leicht ausbreiten. Auch Erwachsene, die aufgrund von Harninkontinenz Windeln tragen müssen, können von dieser Form der Dermatitis betroffen sein. Die Seborrhoische Dermatitis zeigt sich an weißlich-gelblichen, oft fettigen Hautschuppen auf der Kopfhaut, an Augenbrauen und im Bartbereich.
- Lymphome Erkrankungen (Erkrankungen, die mit Lymphknotenvergrößerung einhergehen): Das ist zum Beispiel die Chronische aktinische Dermatitis, auch als Aktinisches Retikuloid bezeichnet. Bei dieser seltenen Erkrankung entsteht durch Lichteinwirkung im Gesicht und im Nacken ein chronisches Ekzem mit Hautverdickung. Die betroffenen Hautstellen sind gerötet, schuppen und jucken stark.
- Granulomatöse Erkrankungen (Entzündungen, bei denen kleine, knötchenartige Zellansammlungen oder Granulome auftreten): Hierunter fällt die Dermatitis atrophicans lipoides diabetica. Hierbei treten an Unterschenkelseiten, Fußrücken, Fußgelenkregion, aber auch an anderen Körperregionen scharf begrenzte, plattenförmige und von sichtbar erweiterten kleinen Blutgefäßen durchzogene Flecken (Plaques) mit rötlich-violettem Randsaum auf. Häufig ist diese Erkrankung bei Menschen mit Diabetes.
- Bakterielle Erkrankungen: Hierzu gehört das Lyell-Syndrom, das auch als Dermatitis exfoliativa neonatorum oder als Staphylococcal scalded skin syndrom (SSS) bezeichnet wird. Hierbei handelt es sich um eine regelrechte Vergiftung der Haut, was durch Bakterien der Gattung Staphylokokkus ausgelöst wird. Sichtbar wird diese seltene Art der Dermatitis, die unbehandelt tödlich verlaufen kann, durch verbrennungsartige Hautentzündungen mit Blasenbildung und anschließender Hautablösung.
- Erkrankungen mit Blasenbildung: Die Dermatitis herpetiformis Duhring (Morbus Duhring) ist eine Autoimmunerkrankung, die mit herpesähnlicher Blasenbildung einhergeht.
- Periorale Dermatitis: Von Perioraler Dermatitis, auch Mundrose oder Stewardessen-Krankheit genannt, spricht man, wenn sich die Haut um den Mund herum entzündet. Das passiert häufig, wenn Sie glukokortikoidhaltige (kortisonhaltige) Cremes oder Salben längere Zeit im Gesicht anwenden. Diese Art der Dermatitis ähnelt der Rosazea.
- Physikalisch bedingte Hauterkrankungen: Hierzu zählen die Dermatitis solaris (Sonnenbrand) und die Strahlendermatitis (Radiodermatitis), die durch Strahlenbehandlung ausgelöst wird.
- Arterienerkrankungen: Die Dermatitis ulcerosa ist eine Autoimmunerkrankung, bei der sich Blutgefäße entzünden und sich einzelne Geschwüre bilden können.
- Sonstige Formen der Dermatitis: Eine Kontaktdermatitis entsteht, wenn Hautausschläge (Ekzeme) durch äußere allergieauslösende Faktoren (Allergene) oder durch reizende Substanzen (Noxe) ausgelöst werden.
Eine Zerkariendermatitis (Badedermatitis) ist eine Infektion durch winzige Larven von Saugwürmern.
Von Dermatitis factitia spricht man, wenn Entzündungen aufgrund selbstschädigender Handlungen auftreten.
Die sogenannte Stauungsdermatitis wird durch Zirkulationsstörungen der Gefäße bedingt. Der Grund hierfür sind Abfluss-Störungen in den Venen.
Eine Berloque-Dermatitis wird durch photoallergische oder phototoxische Reaktionen ausgelöst. Bei einer phototoxischen Reaktion erhöhen bestimmte Pflanzenstoffe (Furocumarine, häufig zu finden in Parfüm), Lebensmittel oder Medikamente die Lichtempfindlichkeit der Haut, es entstehen Hautrötungen, Schwellungen und Blasenbildungen. Eine photoallergische Reaktion bezeichnet Hautveränderungen, die unter dem Einfluss von UV-Licht auftreten.
Bei der Exfoliativen Dermatitis oder Schälrötelsucht entzünden sich größere Teile der Haut, sie sind gerötet, jucken, brennen und blättern ab. Diese Form der Dermatitis kann im Zusammenhang mit Leukämie auftreten oder auch nach Einnahme von Medikamenten. Oft ist die Ursache jedoch unklar.
Dermatitis Ursachen

Entzündliche Veränderungen der Haut können nach Einnahme von Medikamenten auftreten.
Auch Kosmetika mit Duftstoffen und Zusatzmitteln (zum Beispiel Parabene) führen häufig zu Hautveränderungen an den Kontaktflächen (Kontaktekzem).
Durch eine verschlechterte Durchblutung der Haut kann es ebenfalls zu entzündlichen Veränderungen kommen.
Bei Neurodermitis spielen erbliche Veranlagungen und anhaltender Stress eine Rolle.
Dermatitis Symptome

- Juckreiz: Er tritt vor allem auf bei allergischen Ekzemen auf, als Folge einer Arzneimittel-Unverträglichkeit, bei Nesselsucht sowie beim Abheilen von Sonnenbrand. Juckreiz im Bereich des Pos kann auf eine Pilzinfektion des Magen-Darm-Traktes hindeuten. Bei Neurodermitis ist der Juckreiz unerträglich stark, betroffene Stellen werden häufig aufgekratzt bis sie bluten.
- Rötungen: Das ist meistens das erste Symptom einer Hautentzündung. Die Rötung entsteht, weil sich die kleinen Blutgefäße der Haut weiten.
- Schwellungen: Sie entstehen, weil das Gewebe Wasser einlagert.
- Hautschuppen: Sie bilden sich, weil in den oberen Hautschichten die Zellteilung angeregt wird. Dadurch verdickt sich die Haut und schuppt.
- Kleine Bläschen: Diese platzen leicht auf und hinterlassen nässende Stellen, die sich innerhalb weniger Tage mit einer dünnen Kruste überziehen.
Dermatitis Diagnose

Das wichtigste zur Diagnosemethode bei der Dermatitis ist der Blick auf die entzündeten Hautstellen. Anhand des Aussehens und des Ortes, an dem die Hautveränderungen auftreten, lässt sich oft schon die Art der Dermatitis bestimmen. Viele entzündliche Hautveränderungen sind auf die Kontaktstellen zu den auslösenden Stoffen beschränkt.
In einem ausführlichen Gespräch (Anamnese) klärt der Arzt auch die Begleitsymptome der Dermatitis ab. Er wird Fragen stellen wie diese: Verschlechtern sich die Beschwerden bei Wärme oder Kälte? Kommt es zur vermehrten Schweißabsonderung? Kommt es innerhalb weniger Stunden zur Quaddelbildung und verschwinden die Hautveränderungen nach einiger Zeit wieder wie zum Beispiel bei der Nesselsucht? Wie lange halten die Beschwerden an?
Wichtig ist auch ein Blick auf die Verfärbungen der Haut. Rötliche Verfärbungen deuten auf Einblutungen nach mechanischer Einwirkung hin. Eine weißliche Verfärbung kann die Folge von Minderdurchblutung bei extremer Kälte-Einwirkung sein. Bräunliche Verfärbungen finden sich nach Entzündungen infolge intensiver Sonnenbestrahlung.
Um die Merkmale der Erkrankung auf der Haut festzustellen, bedient sich der Arzt der sogenannten Effloreszenzlehre. Diese klassifiziert Hautveränderungen in folgende Formen:
- Fleck (Macula)
- Papel (Papula): Das ist eine Erhebung, die durch eine Verdickung der Epidermis entsteht
- Bläschen (Vesicula) und Blase (Bulla): Das sind mit Flüssigkeit gefüllte Hohlräume, die deutlich über der Hautoberfläche liegen
- Quaddel (Urtica): Dieses akute Ödem in der Lederhaut entsteht, wenn Plasma aus den Gefäßen austritt
- Zyste: Hierunter versteht man von Häutchen abgeschlossene Gewebehohlräume, die aus mehreren Kammern bestehen können und Flüssigkeit enthalten
- Hautschuppe (Squama): Eine Hautschuppe ist eine kleine, flache Lamelle aus Hornzellen, die von der Haut abschilfern
- Rhagade oder Fissur: Das ist ein spiralförmiger Hautriss
- Ulcus: Hierbei handelt es sich um ein Geschwür
Dermatitis Therapie

Handelt es sich um eine allergische Kontaktdermatitis ist es wichtig, den allergieauslösenden Stoff zu ermitteln und nachfolgend zu meiden. Der oberflächliche
Hautausschlag heilt dann meistens innerhalb von ein bis zwei Wochen ab.
Feuchtkalte Umschläge können die gereizte Haut beruhigen. Nässende Stellen können mit Umschlägen aus Kamillentee behandelt werden.
Die meisten Formen von Dermatitis werden direkt am Erkrankungsherd mit Lokaltherapeutika behandelt. Diese Lokaltherapeutika können Salben, Cremes oder Schüttelmixturen sein, aber auch Zusätze für Voll- und Teilbäder, feuchte Umschläge oder Verbände.
Salben
Bei Gel, Schüttelmixtur, Lotion, Creme, Salbe oder Fettsalbe steigt der Fettgehalt in der genannten Reihenfolge an und der Wassergehalt nimmt ab.
Gele enthalten viel Wasser, trocknen die Haut aber aus und kühlen, weil das Wasser auf der Haut verdunstet. Die gleiche Wirkung hat die pudrige Schicht, die auf der Haut verbleibt, wenn die Feststoffe (meist Zinkoxid) einer
Schüttelmixtur aufgeschüttelt werden und das Wasser auf der Haut verdunstet ist.
Lotionen sind als Wasser-in-Öl (Wasserphase im äußeren Öl) oder als Öl-in-Wasser (Öl in äußerer Wasserphase) erhältlich. Je trockener Ihre Haut ist, desto mehr Fett sollte die Lotion enthalten.
Pasten enthalten Feststoffe und bilden eine schützende, weiße Schicht auf der Haut.
Achtung: Wechseln Sie eine hilfreiche Salbe nicht kurzfristig und ohne zwingenden Grund. Denn die Haut ist bei Dermatitis extrem sensibel und es entwickeln sich bei ständigem Kontakt mit neuen Substanzen sehr schnell Allergien gegen die pflanzlichen oder chemischen Salbenbestandteile. Fragen Sie daher Ihren Hautarzt um Rat bevor Sie selbst aktiv werden!
Antihistaminika
Diese entzündungshemmenden Stoffe kommen bei Juckreiz zum Einsatz. Sie wirken über den Blutkreislauf und blockieren die Wirkung von Histamin. Histamin verursacht Entzündungsreaktionen. Diese reizen das körpereigene Gewebe und rufen Hautreaktionen an den entsprechenden Stellen hervor.
Antibiotika
Werden eingesetzt, wenn es sich um eine bakterielle Infektion handelt, die sich auf die entzündete Haut aufsetzt. Bitte achten Sie darauf, die Antibiotika nach Vorschrift Ihres Arztes einzunehmen. Zu frühes Absetzen auf eigene Faust gefährdet den Therapieerfolg.
Antimykotika
Bei einer Infektion der Hautentzündungen durch Pilze werden Antimykotika verabreicht. Oft sind es Hefepilze der Gattung Candida, die es sich auf entzündeter Haut bequem machen.
Glukokortikoide
Diese auch als kortisonhaltige Mittel bezeichneten Präparate werden eingesetzt, wenn die Dermatitis sehr stark juckt und die Hautirritationen sehr heftig sind. Das ist vor allem bei
Neurodermitis der Fall. Hier werden die Glukokortikoide häufig mit Harnstoff oder Salizylsäure kombiniert. Glukokortikoide lassen Entzündungen abklingen, unterdrücken den Juckreiz und verzögern die Zellerneuerung, die dafür verantwortlich ist, das die Haut schuppt. Deshalb werden diese Mittel häufig auch bei
Psoriasis (Schuppenflechte) eingesetzt.
Immunsuppressiva
Im Rahmen von Autoimmunerkrankungen werden Immunsuppressiva verordnet. Diese Substanzen unterdrücken bestimmte Abwehrreaktionen unseres Immunsystems und schwächen daher die entzündlichen Hautreaktionen ab.
Dermatitis Prognose
Die Heilungschancen einer Dermatitis richten sich nach Art und Ausmaß der Erkrankung. Für die meisten Fälle der Dermatitis ist die Prognose bei entsprechender Behandlung allerdings recht gut.
Dermatitis vorbeugen

Entzündlichen Hautreaktionen vorzubeugen ist nur bei bekannter Ursache möglich. Bei allergischen Kontaktekzemen sowie perioraler Dermatitis ist die Strategie des konsequenten Vermeidens bekannter allergieauslösender Stoffe die beste Maßnahme zur Vorbeugung der Dermatitis. Allen anderen Formen der Dermatitis können Sie nur durch konsequente Behandlung der ersten Symptome vorbeugen. Ein frühzeitiger Arztbesuch ist im Übrigen bei jeder Art von Hautproblemen anzuraten.
Quellen
Pschyrembel Klinisches Wörterbuch 2012, De Gruyter
Redaktion/Bieni